In una recente pubblicazione, sulla rivista Annals of Neurology, il professor Filippi (Università Vita e Salute, Ospedale San Raffaele, Milano; direttore dell’Unità di Neurologia, del servizio di Neurofisiologia del Centro Sclerosi e dell’Unità di Neuroimaging Quantitativo dell’IRCCS Ospedale San Raffaele) e la professoressa Rocca (Università Vita e Salute, Ospedale San Raffaele, Milano; responsabile dell’Unità di Neuroimaging della Sostanza Bianca del Sistema Nervoso Centrale) , insieme ad altri autori internazionali, hanno ricostruito lo stato di avanzamento della ricerca scientifica sui criteri, sui segnali – i cosiddetti “marcatori” - attraverso cui è oggi possibile identificare il più precocemente possibile l’evoluzione progressiva della sclerosi multipla.
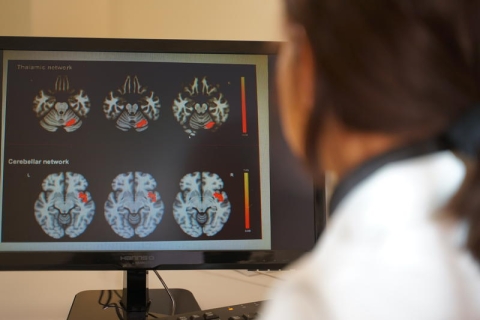
Nella pubblicazione, di cui abbiamo dato notizia di recente, gli autori identificano cinque grandi categorie di “marcatori di progressione”: quelli ricavati dai dati patologici (biopsie e dati post-mortem), quelli ricavati dalla risonanza magnetica (RM), dalla tomografia a emissione di positroni (PET), dalla tomografia ottica computerizzata (OCT) e dalla misurazione dei neuro filamenti (NF-L).
Il professor Filippi spiega così, sinteticamente, punti di forza e punti di debolezza di ciascuna categoria dei marcatori di progressione oggi identificati dalla ricerca scientifica: «Il dato ottenibile da biopsia o autopsia sarebbe il cosiddetto “gold standard”, la “verità scientifica” sullo stato della malattia nel momento in cui osserviamo, senza la mediazione di strumenti che misurino la patologia più a valle. Ma la biopsia è una procedura invasiva, e l’autopsia si può fare una volta sola. Dunque questo tipo di marcatore ha una forte limitazione nell’applicabilità quotidiana. Le tecniche di neuroimmagini superano queste difficoltà, in parte: la RM è una tecnica ripetibile, non invasiva, ci dà un’informazione seriale. Ma fornisce un’indicazione meno precisa della patologia, perché la ricostruisce attraverso immagini ottenute sulla base dell’acqua libera e dell’acqua legata nelle varie strutture del sistema nervoso. Quindi ha grande applicabilità, ma dà minori informazioni sul substrato patologico dell’alterazione che fotografa. La PET, una metodica di medicina nucleare, ha il vantaggio di dare informazioni biochimiche e di metabolismo che possono aiutare a valutare lo stato di progressione di malattia. Ma si tratta di un esame che comporta l’uso di isotopi radioattivi, per quanto dimensionati, ed è più invasivo della RM: non è dunque un esame facilmente ripetibile in modo seriale. I neurofilamenti danno un’informazione biologica diretta, importante: quando i neuroni degenerano e muoiono, liberano neurofilamenti che possono essere misurati nel liquor e nel sangue. È una tecnica facilmente ripetibile – si tratta di prelevare un po’ di sangue – e poco costosa. Il grosso limite è che questi neurofilamenti non sono specifici per la sclerosi multipla: qualunque processo neurodegenerativo, non solo quelli legati alla progressione della SM, ne fa aumentare il livello. La loro misurazione, dunque, può non fornire informazioni specifiche sulla progressione della SM. Infine, anche l’OCT ha il vantaggio di essere una tecnica semplice e poco costosa. Il suo punto di forza è anche il suo limite: apre una finestra sul fondo dell’occhio, unico punto di accesso a una visione diretta del cervello. Però proprio la parzialità della visione che offre è anche il suo principale svantaggio».
Il lavoro per andare oltre le criticità delle cinque categorie di marcatori: tanti altri studi, su tanti pazienti.
«Gran parte dei marcatori oggi disponibili – continua Mara Rocca -non hanno ancora definizioni standardizzate e accettate da tutti come riferimento chiaro per l’identificazione dell’instaurarsi della fase progressiva di malattia: per arrivarci è necessario implementare le informazioni disponibili, facendo più studi su tanti pazienti per poi intrecciare i dati raccolti nei vari studi indipendenti su cui basare una lettura della progressione di malattia.
Ai “marcatori di risonanza” il primo posto in classifica.
Dal punto di vista della numerosità dei dati disponibili e di una storia scientifica consolidata, tra le cinque categorie di possibili marcatori di progressione quella che si pone più avanti rispetto alle altre è proprio la risonanza magnetica. Per due motivi. Anzitutto, la si sta usando in tanti Centri anche nella pratica clinica; nei trial viene utilizzata da più di 20 anni. In Italia è presente ormai da alcuni anni una solida banca dati di immagini di RM, prodotta grazie al progetto dell’Italian Network of Neuro Imaging (INNI), che si sta progressivamente ampliando. Dunque ci sono i dati e c’è una storia. E un’analisi accurata dei dati consente già oggi di dare un contributo interessante anche per la definizione di forma progressiva di malattia.
Focus sui marcatori di progressione ottenibili con la risonanza magnetica
La misura della progressione dell’atrofia è quella più utilizzata nei trial clinici per misurare l’effetto di un farmaco sulla progressione di malattia: ma per essere definita ha bisogno di diverse misurazioni in un periodo piuttosto lungo di tempo: e ogni giorno in più di ‘attesa’ è un giorno di trattamento specifico in meno. O no? Se dunque la RM, oggi, offre la conoscenza più solida, quali sono i marcatori di RM più affidabili per la progressione? E, soprattutto, come li si può usare da subito nella pratica clinica quotidiana di tutti i Centri clinici per la SM?
«È vero, dice la professoressa Rocca, la misurazione dell’atrofia cerebrale, marcatore di progressione, richiede un tempo lungo per essere ben definita. Però ci sono anche altre misure di progressione, più semplici, più facilmente avvicinabili anche dal punto di vista clinico che hanno dimostrato un’associazione con la progressione: anzitutto le lesioni corticali, che ormai sono visualizzabili con la maggior parte dei macchinari disponibili. Dati recenti hanno dimostrato che una persona con un certo numero di lesioni corticali svilupperà una forma secondariamente progressiva in un periodo di tempo più breve rispetto a chi non ha tali lesioni. Queste sono misure facilmente ottenibili con una singola RM: non richiedono dunque un tempo lungo, come l’atrofia, per essere osservate, e sono facilmente applicabili, perché non richiedono una metodica particolarmente avanzata o metodi di analisi sofisticati per essere rilevate. Lo stesso si deve dire per le lesioni midollari: l’iperintensità diffusa del midollo identifica chiaramente il paziente progressivo, non quello con SM-RR. Infine, citiamo una novità emersa nell’ultimo anno e mezzo, identificabile in RM con sequenze opportune (basate sulla suscettibilità del segnale): la presenza di lesioni definite “smoldering”, chiamate anche lesioni a lenta espansione (slowly expanding), o lesioni croniche attive. Sulle sequenze precedentemente descritte, le “lesioni smoldering” presentano bordi ipointensi, scuri e in espansione e risultano facilmente osservabili. Studi recenti dimostrano che la presenza di queste lesioni si associa ad una maggiore compromissione clinica, che viene inoltre raggiunta ad un’età più precoce».
Cosa manca perché questi marcatori entrino organicamente nella pratica clinica
Il professor Filippi afferma: «A oggi è necessario che la comunità scientifica, più che un accordo sui fattori di rischio in base a cui individuare una prognosi peggiore, condivida una codificazione delle soglie che fanno scattare livelli di guardia differenti, almeno per quel che riguarda i marcatori di risonanza, quelli con maggiori dati e storia. E, prima ancora, serve anche una condivisione di “glossario” – come proposto in una pubblicazione del 2019 - per cui i vari scienziati nelle varie parti del mondo condividano la stessa definizione di lesione periventricolare, sottocorticale, spinale, smoldering e così via. Inoltre è determinante che la medesima cultura sia condivisa non solo dai ricercatori e dai neurologi esperti di sclerosi multipla ma da tutti i neurologi, dai medici di medicina generale e dalle persone con SM».
Quale vantaggio dall’utilizzo di diversi marcatori per identificare le forme di progressione della SM
«La persona con SM - spiega ancora Massimo Filippi - . grazie all’utilizzo dei diversi marcatori di progressione, avrà una diagnosi più precisa e un monitoraggio più accurato del suo stato, con la possibilità di scegliere meglio la terapia più adatta. Per i ricercatori il vantaggio è capire come evolve questa malattia e questo è preliminare allo sviluppo di futuri trattamenti. E per i medici il vantaggio è sapere fare la diagnosi giusta, seguire bene il paziente e sapere dare il farmaco che garantisca la maggiore efficacia e non crei mai problemi».
Ma, per Filippi, il vero messaggio che viene dalla ricerca sui marcatori di progressione è un altro: «oggi abbiamo la possibilità di prevenire la neurodegenerazione, grazie ai farmaci disponibili. Si tratta di imparare a trattare le forme progressive, paradossalmente, quando ancora non c’è progressione, ossia nelle fasi iniziali di malattia, nelle persone che rivelano specifiche caratteristiche rispetto ai marcatori di rischio di progressione, in particolare quelli legati alla RM. Se questo paradigma entrerà nella pratica clinica avremo un cambiamento radicale nel modo di trattare la malattia, perché inizieremo a intervenire dieci o anche venti anni prima che la progressione si instauri. Ogni mese di attesa in meno, nell’usare il trattamento preventivo più efficace, è un mese che impatta sull’evoluzione della traiettoria di progressione. Un mese guadagnato per la qualità di vita delle persone».